受託検査分野
(羊水・絨毛・流産組織・末梢血)
☆G分染法による染色体核型判定検査
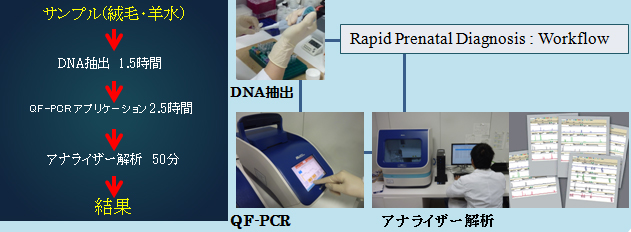
☆QF-PCR法による21番,13番,18番トリソミー迅速判定検査
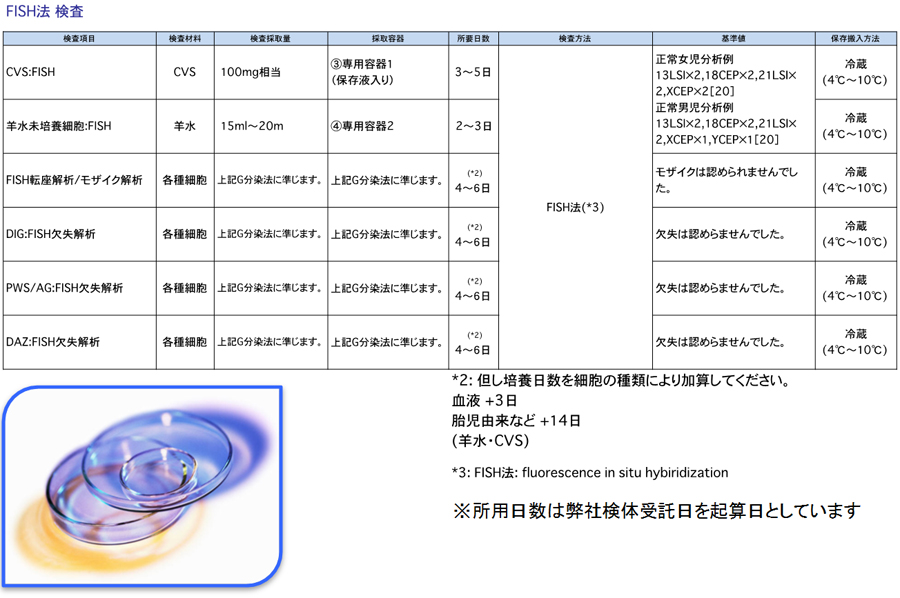
☆FISH法による転座解析/モザイク解析/欠失解析 など
☆D-karyo®︎解析(デジタル染色体)
☆SNP microarray解析
☆Whole Exome Sequence解析
☆Sanger Sequence解析
☆妊娠初期母体血清マーカー(PAPP-A, Free hCGβ+ NT 組み合わせ検査)
☆(臨床研究検査)妊娠高血圧腎症(PE)発症予測スクリーニング検査
☆(臨床研究検査)PGT-A解析
☆NIPT検査
国際ネットワークによる精度保証
当社は、周産期の世界的権威の先生方よりInternational Medical Advisersとして
クリニカルラボラトリーの支援を頂いています。
Special Consultant : Chan Wing Kwong (Hong Kong)
International Medical Advisers
:Aris Antsakris (Greece), Robert Brent (USA),Frank Chervenak (USA), Gian Carlo DiRenzo (Italy),Asim Kurjak (Croatia)
個人情報保護の取扱いについて
当社は、個人情報保護に関する法令、国が定める指針その他の規範を遵守し、お預かりした個人情報については、秘密保持を徹底し責任を持って管理・保護いたします。
また、取得した個人情報は、受託した検体検査や検査情報システム及び検査に関わる付帯業務の実施目的以外には利用いたしません。
出生前診断関連染色体検査

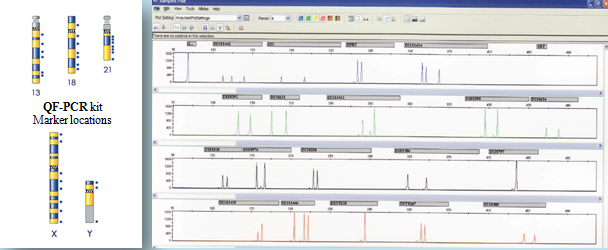
本検査は胎児由来組織から抽出したDNAを分子遺伝学的手法により13番・18番・21番染色体の数的異常を迅速に解析する検査です。
各染色体上に存在するSTRs(Short Tandem Repeats)に特異的なマーカーにより、特異的DNA領域の増幅に基づいて異数性を検出します。

D-karyo (デジタル染色体検査) [研究検査]
D-karyoは試料から直接抽出したDNAを用いて、NGS (Next generation Sequencer)より得られた塩基配列の情報を元に、全ゲノム上のコピー数異常を検出する解析方法です。
D-karyoでは従来の染色体検査で検出可能なコピー数異常をともなう染色体異常はもとより、染色体検査で検出不可能な約1Mb以上(特異的配列を1Mb以上含んだ領域)の微細な欠失や重複も検出可能です。
また染色体検査は培養が必須なためにモザイク頻度に偏りが生じて採取した試料に存在するモザイク頻度を正確に反映しない例がありますが、D-karyoは採取した試料から培養を介せず直接DNAを抽出するため、試料中に存在する20%以上のCPM(胎盤局在性モザイク)や胎児モザイク率を正確に検出することが可能です。
D-karyoの詳細については下記リンクをご参照下さい。
https://www.mdpi.com/journal/diagnostics/special_issues/prenatal_diagnostics
SNP microarray解析
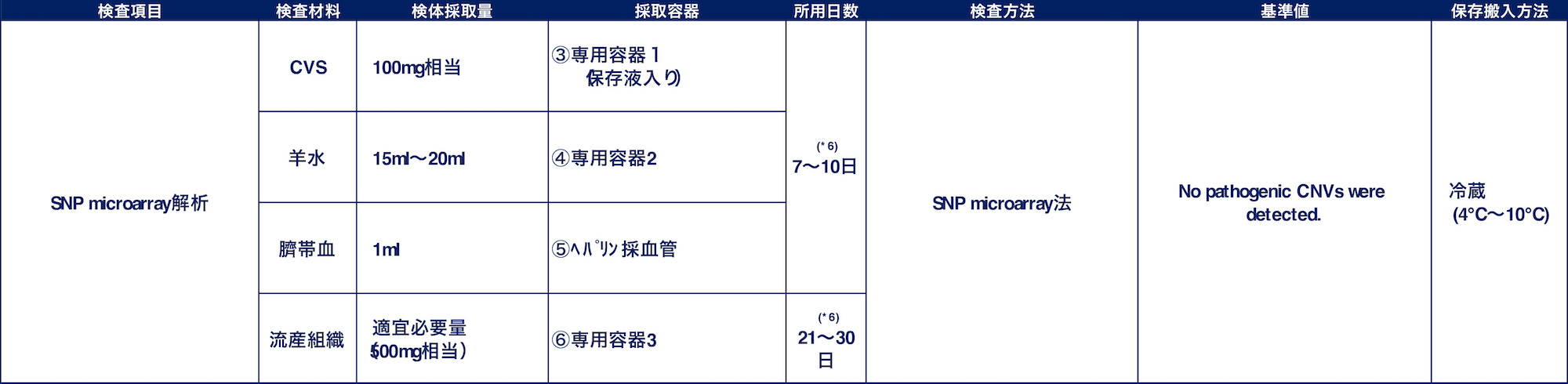
*6: 試料より直接ゲノムDNAを抽出後、解析を実施しますが、必要濃度のゲノムDNAが得られない場合には細胞培養が必要となり、プラス2〜3週間を要します。
所用日数は弊社検体受託日を起算日としています。
Whole Exome Sequence解析
| 検査項目 | 検査材料 | 検体採取量 | 採取容器 | 所要日数 | 検査方法 | 基準値 | 保存搬入方法 |
|---|---|---|---|---|---|---|---|
| Whole Exome Sequence解析 | CVS | 100mg相当 | ③専用容器1 (保存液入り) |
(*7) 7〜10日 |
NGS法 | 検出した全バリアントについて各種データベースをもとにフィルタリングを行った結果、現時点において臨床的意義があると考えられるバリアントは認められませんでした。 | 冷蔵 (4℃〜10℃) |
| 羊水 | 15ml〜20ml | ④専用容器 | |||||
| 臍帯血 | 1ml | ⑤ヘパリン採血管 | |||||
| 流産組織 | 適宜必要量 (500mg相当) |
⑥専用容器3 | (*7) 21〜30日 |
*7: 試料より直接ゲノムDNAを抽出後、解析を実施しますが、必要濃度のゲノムDNAが得られない場合には細胞培養が必要となり、プラス2〜3週間を要します。
所用日数は弊社検体受託日を起算日としています。
Sanger Sequence解析

*8: 試料より直接ゲノムDNAを抽出後、解析を実施しますが、必要濃度のゲノムDNAが得られない場合には細胞培養が必要となり、プラス2〜3週間を要します。
所用日数は弊社検体受託日を起算日としています。
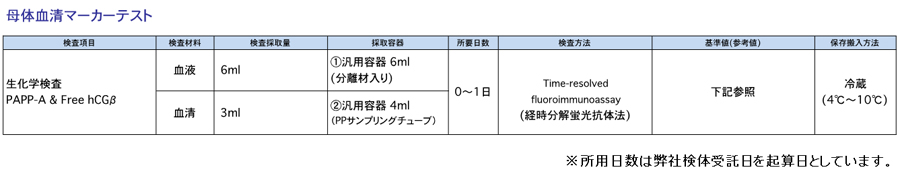
生化学検査(妊娠初期母体血清マーカー)

超音波検査,NT(Nuchal Translucency)計測値との組み合わせ検査について
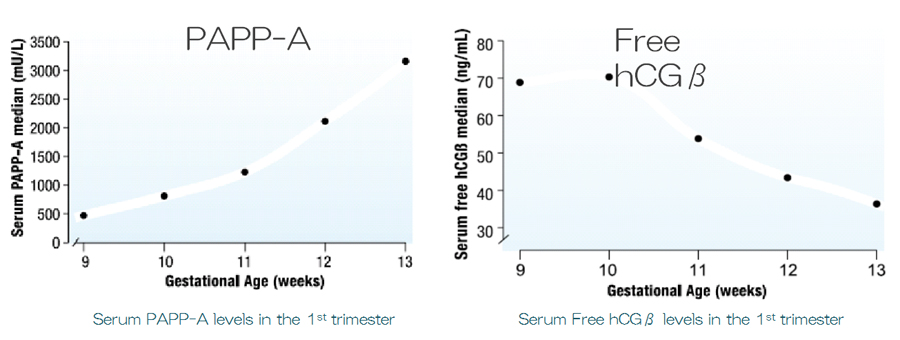
妊娠初期母体血清中のPAPP-A, Free hCGβのMoM値とNTと呼ばれる胎児頸部浮腫を超音波検査で計測した値を組み合わせ、母体年齢や体重などにより確率の補正をした上で、21トリソミー、13トリソミー、18トリソミーのリスクを算出いたします。 (妊娠週数は11週0日〜13週6日まで、CRL計測値は45.0mm〜84.0mmの範囲内である事が必須条件です) 但し、この組み合わせ検査に使用するNT計測値は、イギリス胎児医学財団(FMF)が発行するNT資格者による計測値に限定されます。
妊娠初期母体血清マーカー組み合わせ検査
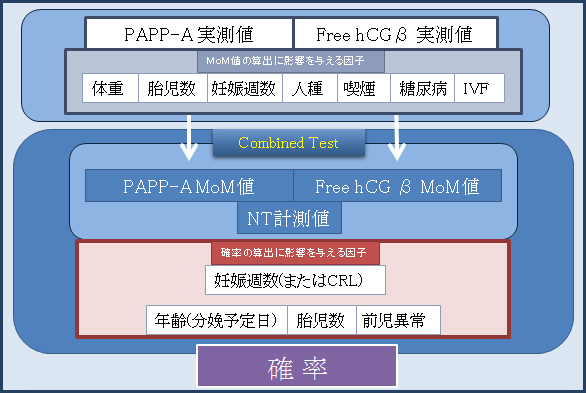
- 本検査の測定値にはMoM値(multiples of the median: 実測値が中央値の何倍かを意味します)を用いています。
- 実測値自体は妊娠週数や体重に影響を受けるため、その妊娠週数・体重などにより補正されます。
- 母体血清中のPAPP-A MoM値とFree hCG β MoM値に超音波による胎児のNuchal Translucency (NT)値を組み合わせたリスク算出をいたします。
- リスク計算には妊娠週数(またはCRL)によって確率が算出され、年齢(EDD時)・前児異常・胎児数などが影響因子として補正され最終的な確率を算出いたします。

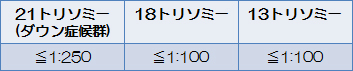
検査結果は21トリソミー・18トリソミー・13トリソミーそれぞれのに対して年齢のみの確率と本検査で補正した確率を各々”1:○○○○”という表記で報告いたします。 カットオフ値を基準にし、それより高い確率については「ハイリスク」結果となります。 例えば21トリソミー結果が1:100という結果が出た場合,1:250より高いため「ハイリスク」結果となりますが、あくまで同じ1:100という結果が出た人のうちの100人に1人が21トリソミーの胎児を妊娠している可能性があります、という意味となり、児が対象疾患である確率はカットオフ値より高いが、生まれる児が必ず対象疾患に罹患しているということではございません。 一方で、1: 1000であれば「ローリスク」結果となりまずか、同じ1:1000という結果が出た人のうちの1000人に1人は21トリソミーの胎児を妊娠している可能性があります、という意味になります。
【母体年齢・第1三半期(11-13週)・第2三半期各スクリーニング法の21トリソミー検出率の比較】
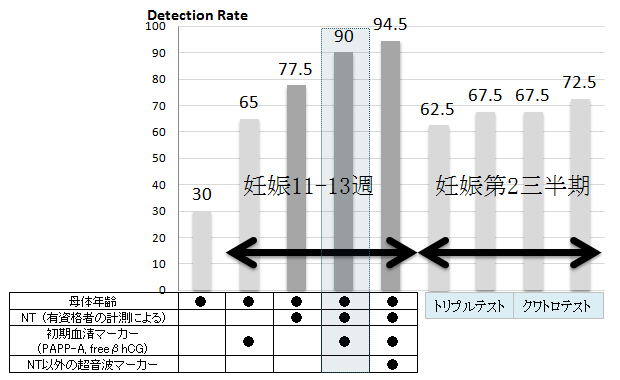
母体年齢のみでは30%(偽陽性率5%)、第2三半期でのトリプル・クワトロテストでは約60-70%(偽陽性率5%)の検出率であるのに対し、11-13週におけるNTを含む方法での検出率はかなり高率となります。 NT, 母体初期血清マーカーの組み合わせテストでは90%(偽陽性率5%)となり、さらに鼻骨・三尖弁逆流・静脈管血流などの超音波マーカーを加えると95%(偽陽性率2.5%)と高率となります。 NT, nuchal translucency; β-hCG, β-human chorionic gonadotrophin; PAPP-A, pregnancy-associated plasma protein-A.
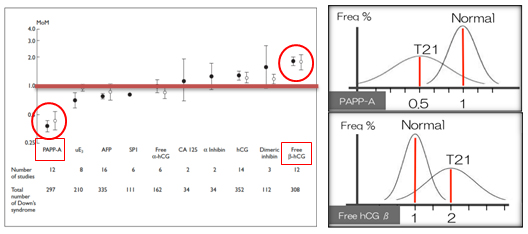
妊娠初期における、他の血清マーカーに比べ、PAPP-AとfreeβhCGが21トリソミーにおいて、もっともMoM値1から離れている有用なマーカーであることがわかります。
【参考文献】
・夫律子. 胎児超音波スクリーニング-妊娠11?13週,周産期医学 Vol.41 増刊号/2011 pp69-75
・Nicolaides KH.Screening for fetal aneuploidies at 11 to 13 weeks. Prenat Diagn.2011 Jan;31(1):7-15.
・Kagan KO, Wright D, Valencia C, Maiz N, Nicolaides KH. Screening for trisomies 21, 18 and 13 by maternal age, fetal nuchal translucency, fetal heart rate, free beta-hCG and pregnancy-associated plasma protein-A. Hum Reprod. 2008 ;23(9):1968-75.
・Wald NJ, Kennard A, Hackshaw A, McGuire A. Serum and ultrasound screening at 10?14 weeks of pregnancy. In Antenatal screening for Down’s syndrome. Health Technol Assessment 1998; 2(1):61-73
PGT-A解析

*9 : 日本産科婦人科学会PGT-A特別臨床研究としての解析のみ受託。
*10 : 結果報告はPGT-Aに関する小委員会による結果確認後になります。
所用日数は弊社検体受託日を起算日としています。
NIPT検査
NGS(Next Generation Sequencing)技術を用いた
最新のプラットフォームである
Illumina社 VeriSeq NIPT Solution V2を採用

※ 所要日数は弊社検体受託日を起算日としています。

胎児Cell-Free DNA(cfDNA)保存容器 (Streck社製 Streck採血管)
外部委託機関 :日本遺伝子医学株式会社
日本医学会出生前検査認証制度等運営委員会の分析認証機関 (認証番号 : 2022-検016)
検査技術
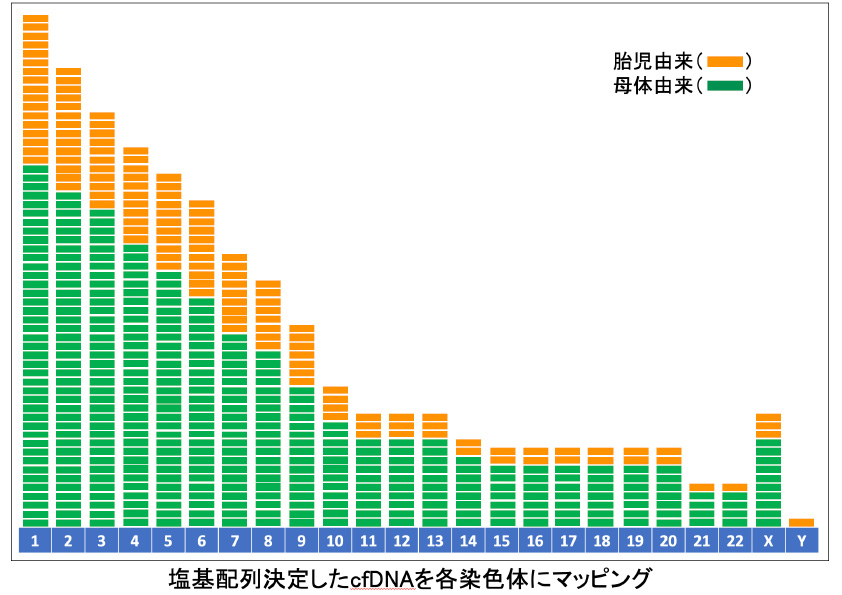
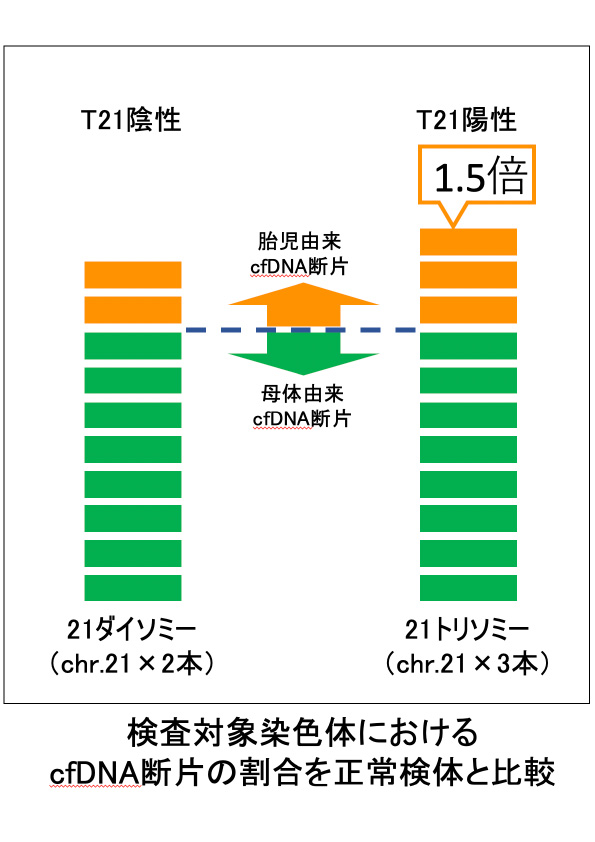
母体血中のcfDNA(母体由来/胎児由来)についてNGSで塩基配列を決定後、その断片がどの染色体由来なのかを特定し、得られたDNA断片の量的な割合を正常標準値と比較することで、21番染色体・18番染色体・13番染色体の数的変化を検出する事ができます。
検査精度
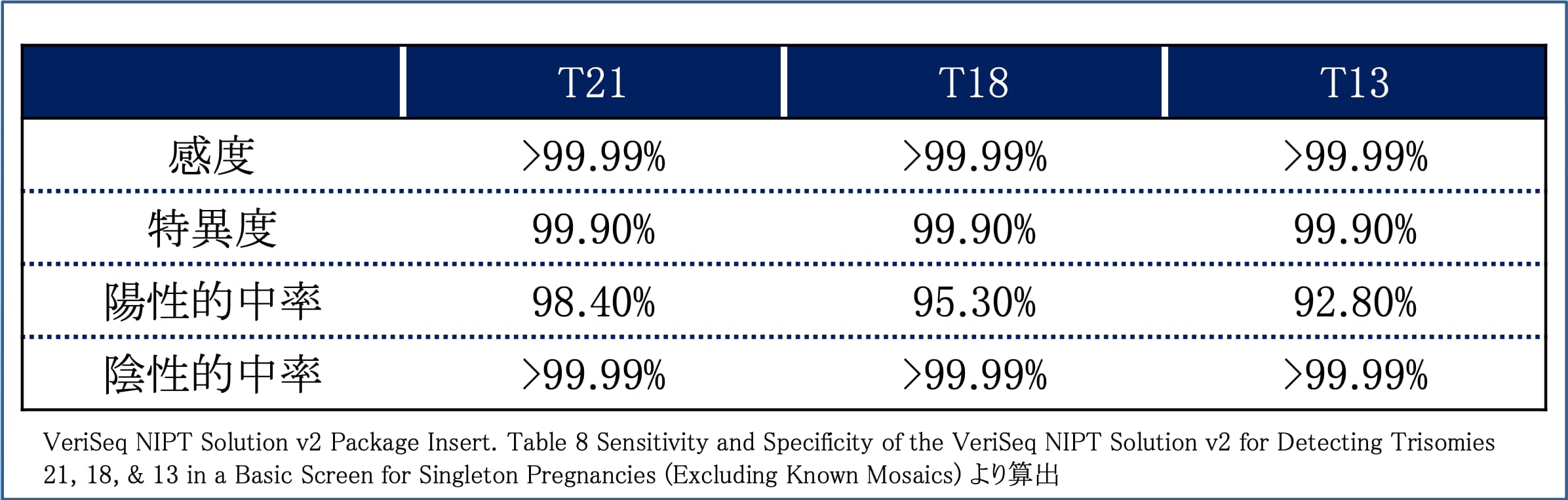
このNIPT検査ではIllumina社 VeriSeq NIPT Solution V2をプラットフォームとしており、ペアエンドシーケンス (36塩基配列×2)を採用しているため、従来よりも多くの塩基配列を解析に利用することが可能となり、その結果、より高い感度、特異度、陽性的中率を可能にしています。このデータはIllumina社の事前検討により算出されております。 詳細は以下の論文をダウンロードしていただいて読んでいただくことができます。
日本医学会出生前検査認証制度等運営委員会
認証分析機関
認証番号 : 2023-検-006

弊社は日本医学会出生前検査認証制度等運営委員会によって承認を受けている認証分析機関です。
弊社のNIPT検査は、日本医学会出生前検査認証制度等運営委員会の認証を受けている日本遺伝子医学株式会社に再委託しております。
